LASER TRANSCUTÂNEO NA CIRURGIA VASCULAR:
Mitos, Realidades e Benefícios

O conhecimento cada vez mais difundido das aplicações médicas do laser tem trazido à consulta de Cirurgia Vascular um número crescente de pacientes interessados num tratamento “mais moderno”, “mais eficaz” e “menos doloroso” das suas tão indesejadas telangiectasias (derrames) e veias reticulares (varizes em desenvolvimento). Muitos destes pacientes já realizaram múltiplos tratamentos de escleroterapia (secagem) no passado, com resultados variáveis, e renovam expectativas, na promessa de um tratamento “bem-sucedido” e “sem agulhas”.
Como funciona o laser transdérmico?
Os lasers transdérmicos são usados para tratar derrames e varizes em desenvolvimento, porque são capazes de penetrar na pele sem a danicar e de direcionar a sua energia para os vasos sanguíneos. Isso ocorre devido à absorção da onda do laser pela hemoglobina. Ao absorver a energia do laser, a hemoglobina aquece e causa dano térmico às paredes internas dos vasos. Estes coagulam e, eventualmente, são reabsorvidos pelo corpo, levando à sua eliminação.
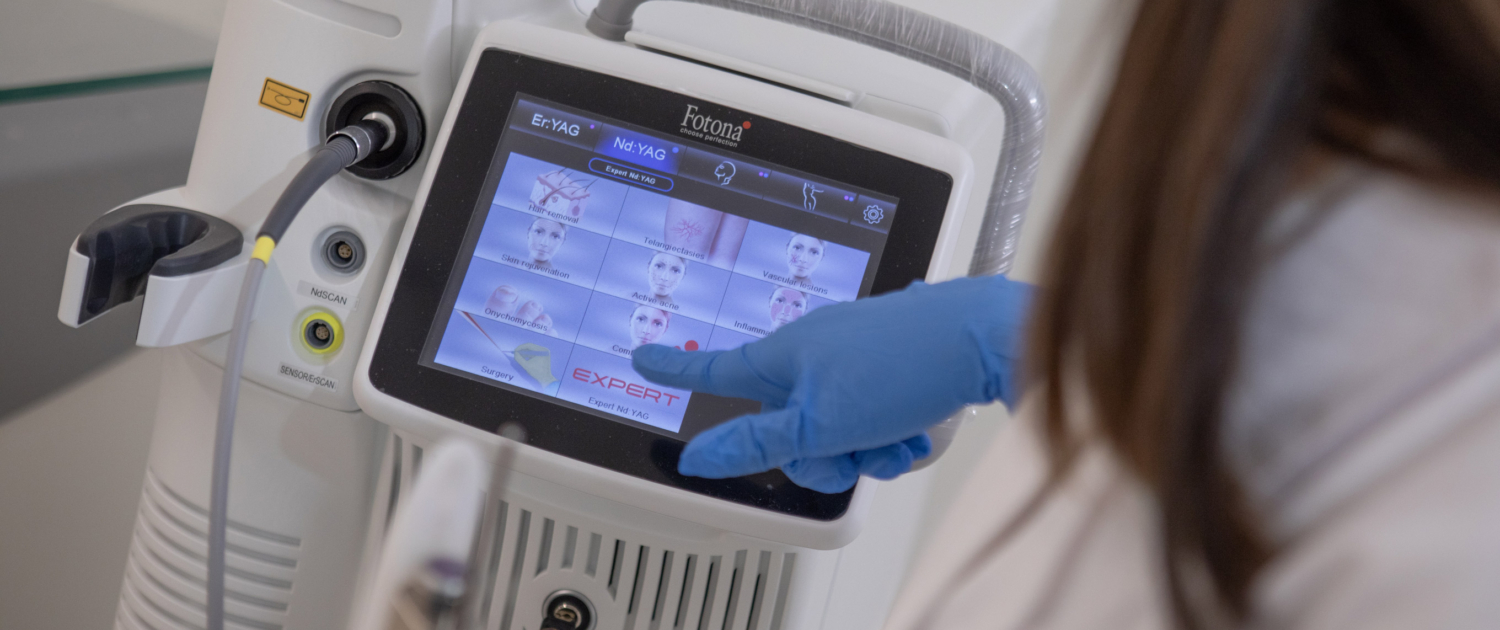
O laser de Nd:YAG de 1064nm (por exemplo, o Fotona®) possui um dos comprimentos de onda mais populares e versáteis para tratamento vascular transdérmico, devido à sua penetração profunda (em comparação com outros lasers), capacidade de tratar veias maiores, segurança em diferentes tons de pele, incluindo peles mais escuras, e ao acoplamento a sistemas de refrigeração que tornam o tratamento mais confortável e com menor risco de complicações.
O que trouxe a laserterapia à Cirurgia Vascular?
Ter uma nova ferramenta é vantajoso, mas “A fool with a tool is still a fool” (“Um tolo com uma ferramenta continua a ser um tolo”), ou seja, uma ferramenta por si só não resolve todos os problemas. O laser transcutâneo veio enriquecer o armamentário do cirurgião vascular no tratamento de telangiectasias (derrames) e veias reticulares (varizes em desenvolvimento), mas a sua utilização não tornou, necessariamente, obsoletos os métodos disponíveis até então. Pelo contrário, no planeamento personalizado de cada caso, tanto o laser transcutâneo como as restantes estratégias vão ser consideradas, de forma a atingir o melhor resultado possível. Num paciente com telangiectasias, mas sem doença de “veias grossas” e com particular fobia a agulhas, o laser pode ser uma excelente opção para início e continuação do tratamento. Num outro paciente, com veias reticulares ou pequenas varizes, será essencial tratar primeiro estas veias, com recurso a outras técnicas, antes de prosseguir com a laserterapia, ou realizar um tratamento de laserterapia, em associação com outras técnicas, na mesma sessão de tratamento. Desta forma, a ideia de laser como algo moderno e, por isso, mais eficaz e bem-sucedido, em comparação com a escleroterapia, como uma modalidade antiga e sem vantagem atual, não podia estar mais afastada da realidade. O grande benefício advém da possibilidade de aplicação de cada uma delas em diferentes fases do tratamento, de forma personalizada, em vez de “uma fórmula” única para todos os pacientes. Apesar de popular e versátil, a habilidade e a experiência do cirurgião são cruciais para obter resultados satisfatórios e seguros com o laser transcutâneo.
O que esperar do tratamento com laser transcutâneo?
Durante o tratamento, será realizada a ablação térmica de derrames e varizes. A aplicação do feixe de laser sobre a pele vai gerar uma ligeira sensação de desconforto. Essa sensação é, habitualmente, mitigada pela aplicação de ar frio na área que está a ser tratada, que funciona como uma espécie de anestesia. Poderá indicar ao seu médico se a dose utilizada está a ser tolerada ou se serão necessários eventuais ajustes. Após o tratamento exclusivo com laserterapia, não será necessário o uso de meias elásticas compressivas.
Quais os riscos deste tratamento?
A evolução desta modalidade terapêutica, com lasers cada vez mais seletivos, em relação à estrutura que se pretende tratar (vaso sanguíneo versus tecidos adjacentes) trouxe maior segurança a este procedimento, com menores riscos de queimadura, de hiperpigmentação e de lesões nervosas. Ainda assim, é fundamental discutir os riscos com o seu médico antes da realização do procedimento.